Pólipos intestinais
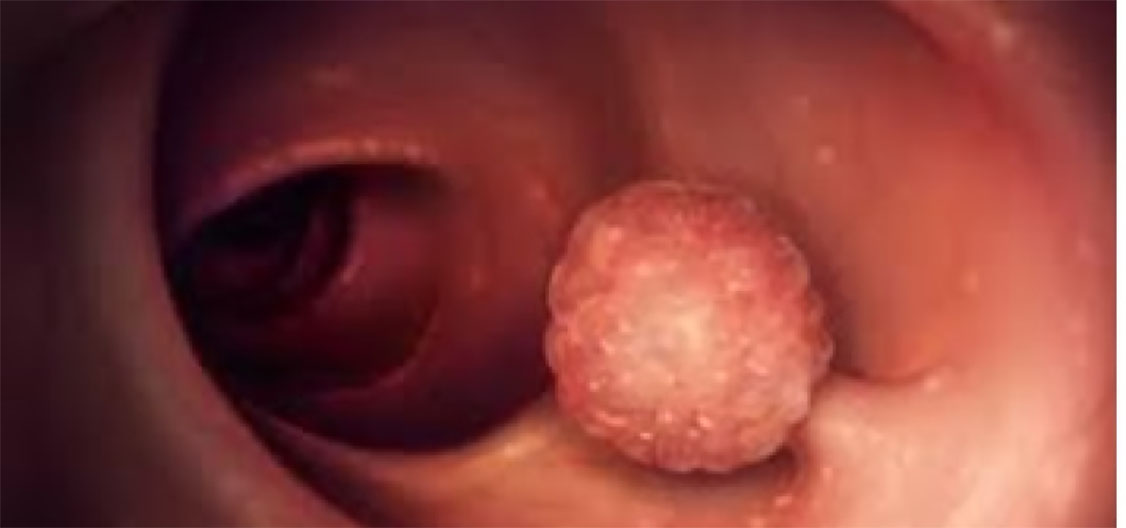
O pólipo intestinal é uma alteração causada pelo crescimento anormal da mucosa do intestino grosso. É uma das condições mais comuns que afeta o intestino, ocorrendo em 15 a 20% da população. Pólipos intestinais surgem como resultado das mutações dos cromossomos de algumas células da mucosa, essas alterações ocorrem ao longo da vida. Geralmente são assintomáticos e, quando provocam sintomas, podem causar sangramento, saída de muco com as fezes, alterações no funcionamento do intestino e, em casos raros, dores abdominais. Todos os pólipos encontrados no exame endoscópico devem ser totalmente removidos e enviados para análise histopatológica. A imensa maioria dos pólipos é removida através da colonoscopia, exame que diagnostica e já trata essas lesões. Contudo, a localização e as características de alguns pólipos podem exigir sua remoção através de cirurgia.
Tipos de pólipos:
Pólipos adenomatosos:
Pólipos colorretais adenomatosos são tumores benignos que se originam das células epiteliais do cólon secretoras de muco. Pólipos adenomatosos são comuns, especialmente em países ocidentais, ocorrendo nos Estados Unidos em 20–40% das colonoscopias de rastreamento em pessoas com mais de 50 anos de idade. Uma série recente relatou que as taxas de adenoma dependem da idade e do sexo. Em pessoas com menos de 50 anos de idade, 12% das mulheres e 24% dos homens apresentaram adenoma em uma colonoscopia de rastreamento. Em mulheres e homens com mais de 80 anos, as taxas aumentaram para 27% e 40%, respectivamente. Um estudo populacional recente descobriu que pelo menos um pólipo foi detectado em 34,3% dos pacientes assintomáticos submetidos a uma colonoscopia de triagem. Um terço a metade dos pacientes com adenoma colônico apresentam uma lesão colônica sincrônica. Os fatores que contribuem para o desenvolvimento de adenomas colônicos são múltiplos e incertos; entretanto, é bem aceito que tanto a suscetibilidade genética quanto os fatores ambientais desempenham um papel nesse processo. O tabagismo mostrou ser um fator de risco para o desenvolvimento de pólipos colônicos; outros incluem obesidade, alto consumo de carne vermelha e baixo consumo de fibras e cálcio. Por outro lado, o uso de medicamentos anti-inflamatórios não esteroides (AINEs) e de estatinas demonstrou ter um efeito protetor. Anatomicamente, os adenomas podem ser encontrados em qualquer parte do cólon. Clinicamente, a maioria dos pólipos não é sintomática e é encontrada em colonoscopias de rastreio. Já pólipos maiores podem sangrar ou obstruir parcialmente a luz do cólon, logo sangramento (visível ou oculto), sintomas obstrutivos ou mudança no hábito intestinal podem indicar necessidade de investigação por meio da colonoscopia.
Os pólipos adenomatosos são subclassificados pela sua histologia como: adenomas tubulares, vilosos ou túbulo-vilosos. O adenoma tubular é o subtipo histológico mais comum, constituindo aproximadamente 65–80% de todos os pólipos removidos. Apenas 5–10% dos pólipos neoplásicos são adenomas vilosos, em comparação com os adenomas tubulares, os adenomas vilosos são mais comumente sésseis e têm maior probabilidade de apresentar atipia ou displasia grave. Os adenomas túbulo-vilosos têm elementos de ambos os padrões celulares e representam 10-25% do total dos adenomas. A incidência de carcinoma invasivo em um pólipo é classicamente considerada como dependente de seu tamanho e tipo histológico. Os respectivos riscos de carcinoma são menores que 5% em um adenoma tubular menor que 1 cm e podem chegar a 50% em um adenoma viloso grande (> 2 cm). Os adenomas túbulo-vilosos apresentam risco intermediário (22%). Por definição, todos os tipos de adenomas exibem algum grau de displasia, o que significa arquitetura glandular anormal e estruturas intracelulares danificadas. O grau de displasia é diverso e, à medida que se torna mais grave (alto grau), aumenta o risco de malignidade.
Embora a maioria dos pólipos neoplásicos não evolua para câncer, é bem aceito que a maioria dos carcinomas colorretais evolui de pólipos adenomatosos; a sequência de eventos que leva a esta transformação é a referida sequência adenoma – carcinoma citada anteriormente. O ritmo exato em que um adenoma se transforma em um tumor invasivo não é conhecido. Estima-se que, na maioria dos casos, leve de 5 a 10 anos para um pólipo visível se tornar um carcinoma.
O tratamento definitivo de um pólipo adenomatoso é a sua remoção durante a detecção. A remoção pode ser realizada durante a colonoscopia através de métodos como polipectomia, mucosectomia, ESD (endoscopic submucosal dissection), a depender do tamanho, morfologia e localização do pólipo. Em alguns casos a cirurgia é indicada para tratamento dessas lesões, seja porque os pólipos não podem ser completamente excisados através da colonoscopia ou porque já apresentam carcinoma invasivo.
Pólipos serrilhados:
Até os últimos anos, os pólipos colorretais eram tradicionalmente classificados como adenomatosos ou não neoplásicos. Nos últimos anos, evidências acumuladas apontam para outro tipo de pólipo, antes considerado um subconjunto de pólipo hiperplásico, que agora é conhecido por ter um potencial maligno. Eles receberam o nome de “pólipos serrilhados” devido à sua aparência histológica (de envoltórios papilares serrilhados nas criptas). Estes tendem a se desenvolver no cólon direito e mais frequentemente em mulheres do que em homens. Os pólipos serrilhados têm uma aparência endoscópica plana e irregular característica e achados histológicos de extensão das serrilhas até a base da cripta e de criptas dilatadas em L ou T invertido. Eles também parecem estar associados com a característica de instabilidade de microssatélites de defeitos nos mecanismos de reparo de DNA (principalmente hipermetilação do gene MLH1), semelhante a alterações de DNA observadas em cânceres instáveis de microssatélites esporádicos. Pólipos serrilhados grandes (>10 mm) também mostraram estar associados à neoplasia avançada sincrônica; portanto, agora é aceito que existe uma sequência mais rápida de adenoma para carcinoma, que é referida como ‘via de adenoma serrilhada’. Esta via foi postulada recentemente como responsável pelo desenvolvimento de até 15-30% dos cânceres de cólon.
Acompanhamento dos pólipos:
O seguimento colonoscópico é necessário para pacientes com pólipos colônicos, devido à probabilidade de 30–40% do aparecimento de lesões metacrônicas em três anos. Portanto, após a polipectomia, é indicado repetir a colonoscopia em intervalos definidos a depender do número, tamanho e histologia dos pólipos.
Pólipos colorretais não neoplásticos:
Pólipos hiperplásicos:
São o tipo mais comum de pólipos colorretais. Esses pólipos geralmente têm menos de 5 mm de diâmetro (pólipos diminutos), são sésseis e são mais comumente encontrados no cólon distal e no reto. Apresentam características histológicas de hiperplasia sem displasia; por isso, não são considerados pré-malignos. Infelizmente, pólipos hiperplásicos nem sempre podem ser distinguidos de pólipos adenomatosos na endoscopia e, portanto, são freqüentemente removidos. Pólipos hiperplásicos com mais de 2 cm de diâmetro podem representar um risco leve de displasia e degeneração maligna.
Pólipos hamartomatosos:
Também conhecido como ‘pólipos juvenis’, consistem principalmente de tecido conjuntivo (músculo liso, lâmina própria e infiltrados inflamatórios) cobertos por um epitélio hipertrófico. Macroscopicamente, são pólipos pedunculados, vermelho-cereja, lisos e, às vezes, indistinguíveis dos pólipos adenomatosos pedunculados. Os hamartomas podem aparecer esporadicamente ou como parte de uma síndrome de polipose. Um pólipo hamartomatoso esporádico é geralmente solitário e aparece em uma idade precoce. 75% ocorrem em crianças menores de dez anos (daí o nome pólipo ‘juvenil’). Pólipos hamartomatosos esporádicos geralmente não possuem potencial maligno. No entanto, por serem altamente vascularizados, tendem a causar sangramento. Também podem ocorrer intussuscepção e obstrução. Vários pólipos hamartomatosos aparecem com síndromes de polipose genética.
Pólipos inflamatórios (pseudopólipos):
Ocorrem mais comumente em pacientes com doença inflamatória intestinal, principalmente retocolite ulcerativa. Eles também podem ocorrer após um evento de colite infecciosa ou isquêmica. Essas lesões não são pólipos verdadeiros, mas sim acúmulos de infiltrações inflamatórias com anatomia distorcida da mucosa. Essas lesões não são pré-malignas, mas não podem ser distinguidas de pólipos adenomatosos com base na aparência colonoscópica. Portanto, a recomendação é fazer uma biópsia. Em geral, não é necessário ressecá-los, a menos que sintomáticos. O exame microscópico de pseudopólipos inflamatórios mostra ilhas de mucosa normal em regeneração (o pólipo) circundadas por áreas de perda de mucosa.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3920990/